Haluksy, czyli paluch koślawy, to problem, który dotyka znaczną część społeczeństwa, często prowadząc do bólu i dyskomfortu. Zrozumienie przyczyn tej deformacji jest kluczowe, aby móc skutecznie zapobiegać jej rozwojowi lub zahamować jej postęp. W tym artykule, jako Jacek Pawlak, chciałbym przedstawić kompleksowe spojrzenie na czynniki prowadzące do powstawania haluksów, a także wskazać grupy ryzyka i praktyczne metody profilaktyki.
Haluksy to złożona deformacja stopy, której przyczyny leżą w genetyce, stylu życia i budowie anatomicznej.
- Predyspozycje genetyczne odpowiadają za 60-88% przypadków, dziedziczy się budowę stopy, nie samą wadę.
- Niewłaściwe obuwie (wysokie obcasy, wąskie noski) to kluczowy czynnik zewnętrzny, prowadzący do przeciążeń i deformacji.
- Kobiety chorują 8-15 razy częściej ze względu na delikatniejszą anatomię stopy, elastyczność stawów i zmiany hormonalne.
- Płaskostopie, nadwaga, stojący tryb życia oraz niektóre choroby i urazy zwiększają ryzyko rozwoju haluksów.
- Skuteczna profilaktyka obejmuje noszenie wygodnego obuwia, regularne ćwiczenia stóp i utrzymanie prawidłowej masy ciała.
Haluksy to nie wyrok. Zrozum, dlaczego powstają i jak możesz im zapobiec
Wielu moich pacjentów przychodzi do gabinetu z przekonaniem, że haluksy to nieunikniony los. Nic bardziej mylnego! Choć genetyka odgrywa tu swoją rolę, to w dużej mierze mamy wpływ na to, czy ta deformacja się rozwinie, a jeśli tak, to w jakim stopniu. Kluczem jest świadomość i odpowiednie działania profilaktyczne, o których opowiem w dalszej części.
Czym jest haluks i dlaczego to więcej niż problem kosmetyczny?
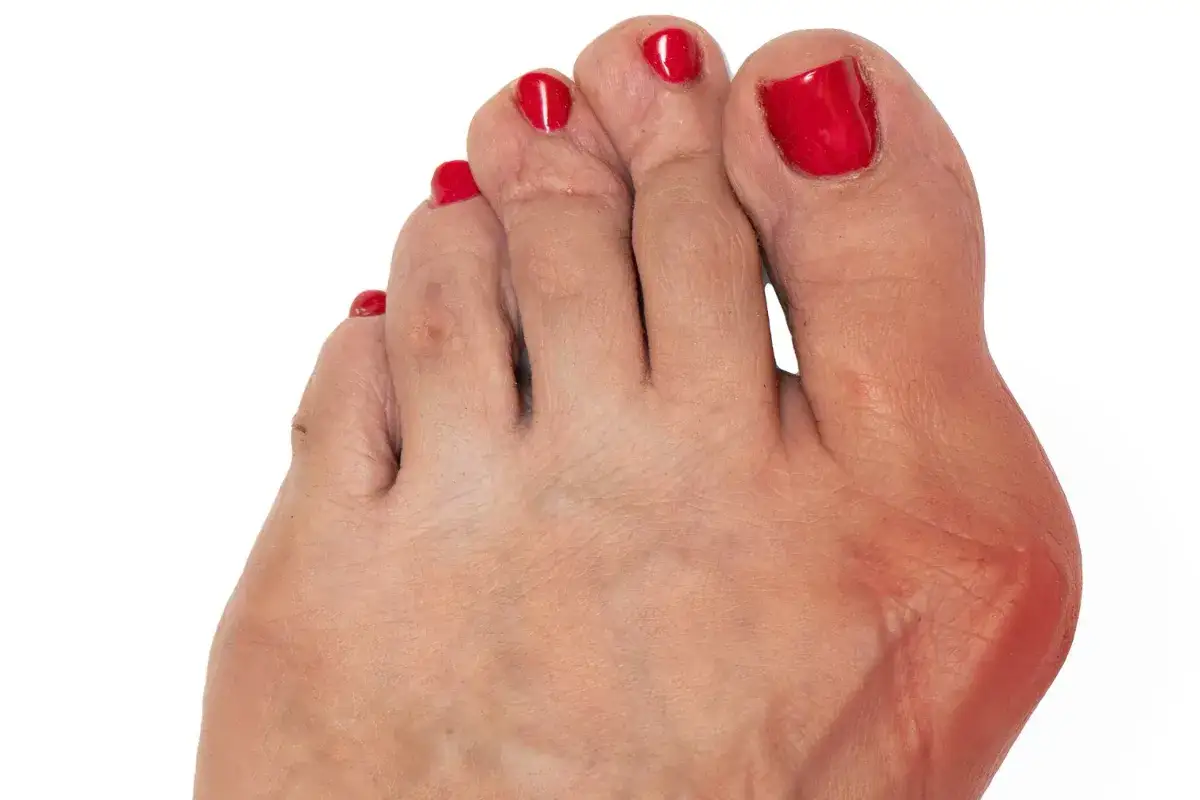
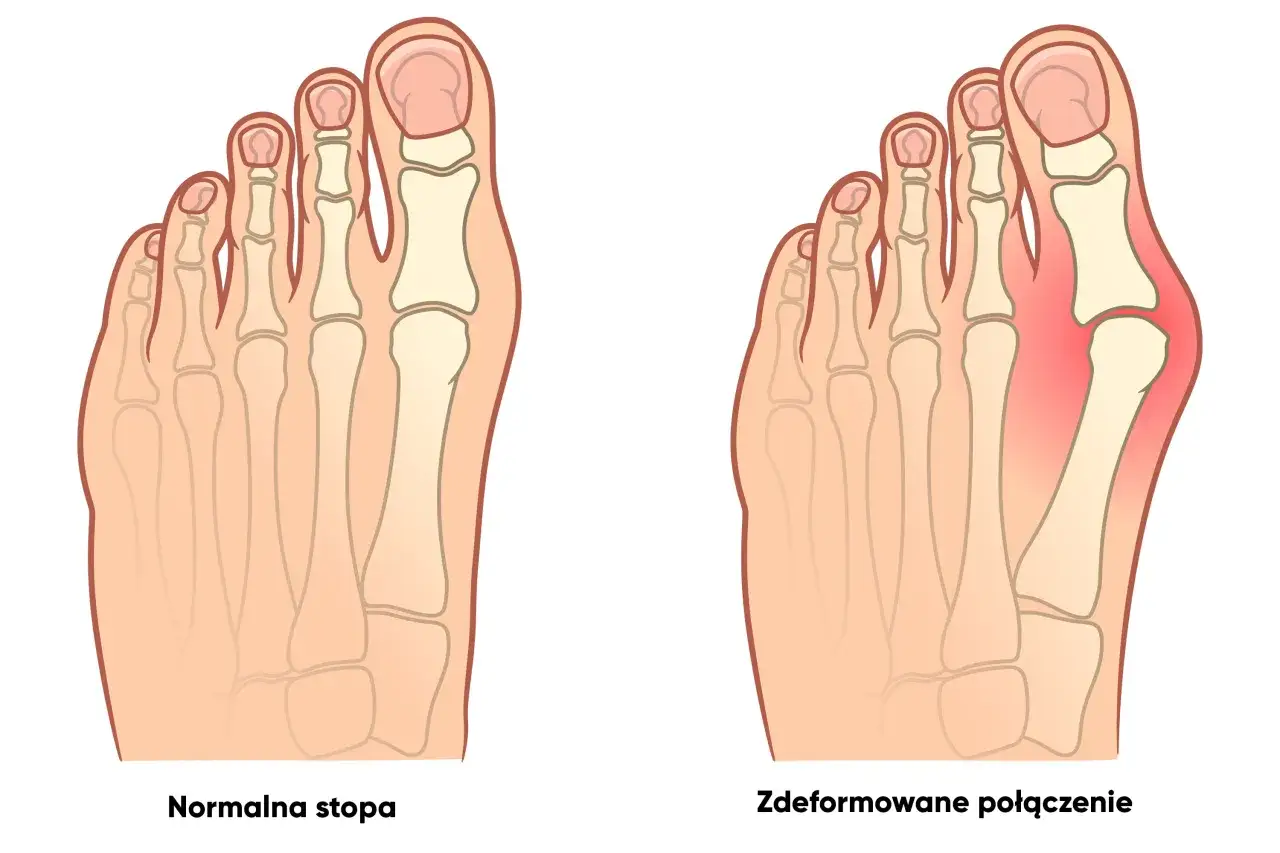
Haluks, znany również jako paluch koślawy (hallux valgus), to znacznie więcej niż tylko defekt estetyczny. To złożona deformacja stopy, która polega na odchyleniu dużego palca w kierunku pozostałych palców, jednocześnie z koślawym ustawieniem pierwszej kości śródstopia. W efekcie głowa pierwszej kości śródstopia staje się bardziej widoczna po wewnętrznej stronie stopy, tworząc charakterystyczną „guzę”.
Dla wielu osób, z którymi rozmawiam, haluksy to przede wszystkim źródło bólu i dyskomfortu. Utrudniają codzienne funkcjonowanie, sprawiają, że każdy krok staje się wyzwaniem, a znalezienie odpowiedniego obuwia graniczy z cudem. W Polsce problem ten dotyka od 2% do nawet 23% populacji, co pokazuje jego skalę. Co więcej, częstość występowania wady rośnie wraz z wiekiem, co oznacza, że im jesteśmy starsi, tym większe prawdopodobieństwo, że haluksy się pojawią lub pogłębią. Z mojego doświadczenia wynika, że ignorowanie pierwszych objawów może prowadzić do poważnych konsekwencji, dlatego tak ważne jest wczesne zrozumienie problemu.Ból, dyskomfort, problem z butami poznaj pierwsze sygnały ostrzegawcze
Wczesne rozpoznanie objawów haluksów jest absolutnie kluczowe dla skutecznej profilaktyki i leczenia. Często pacjenci zgłaszają się do mnie, gdy problem jest już zaawansowany, a przecież wiele można zdziałać na początkowym etapie. Pierwsze sygnały ostrzegawcze są zazwyczaj subtelne, ale z czasem stają się coraz bardziej dokuczliwe. Najczęściej pojawia się ból w okolicy dużego palca, zwłaszcza po dłuższym chodzeniu lub staniu. Stopa może być zaczerwieniona i obrzęknięta, szczególnie w miejscu tworzącej się „guzki”.
Ten dyskomfort wpływa na wiele aspektów codziennego życia. Proste czynności, takie jak spacer, uprawianie sportu czy nawet stanie w kolejce, stają się uciążliwe. Zaczynają się problemy z doborem obuwia ulubione buty nagle stają się zbyt ciasne, uciskają i potęgują ból. Wiele osób próbuje to ignorować, ale z czasem deformacja postępuje, a ból staje się chroniczny. Dlatego zawsze podkreślam, że nie należy bagatelizować tych wczesnych sygnałów. Im szybciej zareagujemy, tym większa szansa na uniknięcie poważniejszych komplikacji i zachowanie komfortu życia.
Główne przyczyny haluksów: co tak naprawdę niszczy Twoje stopy?
Zrozumienie mechanizmów prowadzących do haluksów to podstawa. Nie ma jednej, prostej odpowiedzi, a raczej splot wielu czynników. Przyjrzyjmy się im bliżej, abyś mógł świadomie chronić swoje stopy.
Rola genetyki: czy skłonność do haluksów dziedziczy się w rodzinie?
Bardzo często słyszę od pacjentów: „Moja mama/babcia miała haluksy, więc ja też muszę je mieć”. I rzeczywiście, predyspozycje genetyczne odgrywają tu znaczącą rolę. Badania wskazują, że skłonności rodzinne mogą odpowiadać za 60% do nawet 88% przypadków haluksów. Musimy jednak pamiętać, że dziedziczy się nie samą wadę, a specyficzną budowę stopy, która zwiększa ryzyko jej rozwoju. Oznacza to, że jeśli w Twojej rodzinie występowały haluksy, masz większe szanse na ich rozwój, ale nie jest to wyrok.
Co dokładnie dziedziczymy? To może być na przykład nadmierna wiotkość stawów (hipermobilność), która sprawia, że stawy są bardziej elastyczne i podatne na deformacje. Innym czynnikiem jest nieprawidłowe ustawienie kości śródstopia lub określony kształt stopy, np. tzw. stopa egipska, gdzie duży palec jest najdłuższy. Te anatomiczne uwarunkowania zaburzają biomechanikę stopy i sprawiają, że jest ona bardziej podatna na przeciążenia. Zawsze powtarzam, że same geny to jednak nie wszystko; aby haluks się rozwinął, muszą zaistnieć także czynniki środowiskowe, które „uaktywnią” te genetyczne predyspozycje. To daje nam pole do działania w zakresie profilaktyki.
Uważa się, że skłonności rodzinne odgrywają kluczową rolę i mogą odpowiadać za 60% do nawet 88% przypadków haluksów.
Obuwie pod lupą: jak wysokie obcasy i wąskie noski prowadzą do deformacji?
Jeśli miałbym wskazać jeden z najważniejszych zewnętrznych czynników sprzyjających rozwojowi haluksów, bez wahania wskazałbym na niewłaściwe obuwie. To temat, o którym często rozmawiam z pacjentkami, ponieważ to właśnie kobiety są najbardziej narażone na jego negatywne skutki. Buty na wysokim obcasie, choć często piękne, powodują przeciążenie przedniej części stopy. Ciężar ciała zostaje przeniesiony na palce, co zwiększa nacisk na staw śródstopno-paliczkowy dużego palca. To prosta droga do jego deformacji.
Równie szkodliwe są buty z wąskimi i spiczastymi noskami. Wymuszają one nienaturalne ułożenie palucha, spychając go w kierunku pozostałych palców. Stopa, która powinna mieć swobodę ruchu, jest ściśnięta i zmuszona do przyjęcia nienaturalnej pozycji. To ciągłe uciskanie i nieprawidłowe obciążenie prowadzi do stopniowego rozciągania torebki stawowej i więzadeł, a w konsekwencji do trwałej deformacji. Warto wspomnieć o badaniach na populacjach, które tradycyjnie nie używają obuwia u nich haluksy występują niezwykle rzadko. To dobitnie potwierdza, jak kluczową rolę odgrywa obuwie w powstawaniu tej dolegliwości.
Ukryte wady stopy: płaskostopie i inne nieprawidłowości anatomiczne jako cichy winowajca
Poza genetyką i obuwiem, niezwykle istotna jest sama budowa stopy i jej biomechanika. Wiele osób nie zdaje sobie sprawy, że pewne wady anatomiczne mogą znacząco zwiększać ryzyko rozwoju haluksów. Jednym z najczęstszych problemów jest płaskostopie zarówno poprzeczne, jak i podłużne. Płaskostopie poprzeczne, charakteryzujące się obniżeniem łuku poprzecznego stopy, prowadzi do rozszerzenia przedniej części stopy i przeciążenia głów kości śródstopia. Płaskostopie podłużne z kolei zaburza prawidłowe rozłożenie ciężaru na całej stopie.
Inne nieprawidłowości to nadmierna ruchomość pierwszej kości śródstopia, co sprawia, że jest ona niestabilna i łatwiej ulega odchyleniu. Przykurcz ścięgna Achillesa również ma swój udział, ponieważ ogranicza ruchomość stawu skokowego, co z kolei wpływa na kompensacyjne zmiany w przedniej części stopy. Koślawość tyłostopia, czyli odchylenie pięty na zewnątrz, także wpływa na całą oś kończyny i może przyczyniać się do deformacji palucha. Wszystkie te czynniki zaburzają prawidłowy rozkład ciężaru na stopie, prowadząc do przeciążeń i w konsekwencji do rozwoju haluksów. Moim zdaniem, zrozumienie tych ukrytych wad jest kluczowe, by podjąć skuteczne działania profilaktyczne lub lecznicze.
Kto jest najbardziej narażony? Kluczowe czynniki ryzyka
Analizując przyczyny haluksów, nie sposób pominąć grup, które są szczególnie narażone na ich rozwój. Zidentyfikowanie tych czynników ryzyka pozwala na wdrożenie ukierunkowanej profilaktyki.
Dlaczego kobiety chorują nawet 15 razy częściej? Rola hormonów i budowy stopy
To fakt, który często podkreślam w rozmowach z pacjentami kobiety chorują na haluksy znacznie częściej niż mężczyźni, a statystyki mówią nawet o 8 do 15 razy większej częstości występowania. Dlaczego tak się dzieje? Odpowiedź leży w kilku aspektach, zarówno anatomicznych, jak i hormonalnych.
Po pierwsze, kobiety mają zazwyczaj delikatniejszą strukturę więzadłowo-torebkową w stopach. Oznacza to, że ich więzadła i torebki stawowe są bardziej elastyczne i mniej odporne na rozciąganie pod wpływem długotrwałego nacisku. Ta większa elastyczność stawów, zwana hipermobilnością, jest cechą wrodzoną, która sprzyja deformacjom. Po drugie, kluczową rolę odgrywają wahania hormonalne. Hormony, takie jak relaksyna (szczególnie aktywna w ciąży), mogą wpływać na rozluźnienie więzadeł w całym ciele, w tym w stopach. Podobnie w okresie menopauzy, zmiany hormonalne mogą przyczyniać się do osłabienia tkanki łącznej. Dodatkowo, kobiety znacznie częściej noszą obuwie na wysokim obcasie i z wąskimi noskami, co, jak już wspomniałem, jest potężnym czynnikiem ryzyka. Wszystkie te elementy składają się na to, że płeć piękna jest niestety bardziej narażona na ten problem.Wiek, nadwaga i styl życia co jeszcze zwiększa Twoje ryzyko?
Poza genetyką i płcią, istnieją inne czynniki związane z naszym stylem życia i ogólnym stanem zdrowia, które znacząco zwiększają ryzyko rozwoju haluksów. Jednym z nich jest wiek. Jak już wspomniałem, częstość występowania tej deformacji rośnie wraz z upływem lat. Z wiekiem tkanki stają się mniej elastyczne, a wieloletnie obciążenia zaczynają dawać o sobie znać, prowadząc do postępujących zmian w strukturze stopy.
Kolejnym istotnym czynnikiem jest nadwaga i otyłość. Dodatkowe kilogramy oznaczają zwiększony nacisk na stopy przy każdym kroku. To chroniczne przeciążenie prowadzi do osłabienia struktur mięśniowo-więzadłowych i sprzyja spłaszczaniu się łuków stopy, a w konsekwencji rozwojowi haluksów. Podobnie, stojący tryb życia, zwłaszcza w pracy, gdzie przez wiele godzin stoimy lub chodzimy, bez odpowiedniego obuwia i przerw, również przyczynia się do nadmiernego obciążenia stóp i ich deformacji. W mojej praktyce często widzę, jak te czynniki wzajemnie się potęgują, dlatego tak ważne jest kompleksowe podejście do profilaktyki.Choroby i urazy, które mogą zapoczątkować problem haluksów
Niektóre schorzenia ogólnoustrojowe oraz przebyte urazy stopy mogą być katalizatorem dla rozwoju haluksów. Na przykład, reumatoidalne zapalenie stawów (RZS), choroba autoimmunologiczna atakująca stawy, często prowadzi do deformacji stóp, w tym do palucha koślawego. W przebiegu RZS dochodzi do zapalenia i uszkodzenia torebek stawowych oraz więzadeł, co osłabia stabilność stawów i sprzyja ich patologicznemu ustawieniu.
Podobnie, przebyte urazy w obrębie stopy, takie jak złamania kości śródstopia, zwichnięcia czy poważne skręcenia, mogą trwale zmienić biomechanikę stopy. Nawet po wyleczeniu, takie urazy mogą pozostawić po sobie niestabilność stawów, blizny, które ograniczają ruchomość, lub nieprawidłowe ustawienie kości. To wszystko zaburza naturalny rozkład sił w stopie, prowadząc do przeciążeń i zwiększając ryzyko rozwoju haluksów. W takich przypadkach, nawet jeśli genetyczne predyspozycje są niewielkie, choroba lub uraz mogą zapoczątkować proces deformacji.
Lepiej zapobiegać, niż leczyć: praktyczny poradnik profilaktyki
Skoro już wiemy, co sprzyja powstawaniu haluksów, możemy przejść do konkretnych działań. Z mojego doświadczenia wynika, że świadoma profilaktyka jest najskuteczniejszą bronią w walce z tą dolegliwością.
Jak wybrać idealne buty na co dzień? Przewodnik po zdrowym obuwiu
Wybór odpowiedniego obuwia to podstawa profilaktyki haluksów. To, co nosimy na stopach przez większość dnia, ma ogromny wpływ na ich zdrowie. Oto mój przewodnik po zdrowym obuwiu:
- Szeroki nosek: Upewnij się, że buty mają wystarczająco dużo miejsca na palce. Palce powinny swobodnie leżeć w bucie, nie być ściśnięte ani nachodzić na siebie. Unikaj wąskich, spiczastych nosków, które wymuszają nienaturalne ułożenie palucha.
- Stabilny, niski obcas: Idealny obcas to taki o wysokości maksymalnie 2-3 cm. Zapewnia on równomierne rozłożenie ciężaru ciała na całej stopie. Wysokie obcasy (powyżej 4-5 cm) przenoszą zbyt duży nacisk na przodostopie, co jest jednym z głównych czynników ryzyka.
- Elastyczna podeszwa: Podeszwa powinna być giętka i amortyzująca, aby stopa mogła naturalnie pracować podczas chodzenia. Zbyt sztywna podeszwa ogranicza ruchomość i może prowadzić do przeciążeń.
- Naturalne, oddychające materiały: Skóra lub wysokiej jakości materiały syntetyczne zapewniają odpowiednią cyrkulację powietrza, zapobiegając otarciom i odparzeniom, które mogą pogarszać komfort stopy.
- Odpowiedni rozmiar: Zawsze kupuj buty w odpowiednim rozmiarze. Zbyt ciasne obuwie uciska stopę, a zbyt luźne powoduje, że stopa „ślizga się” w bucie, co może prowadzić do otarć i niestabilności. Zawsze przymierzaj buty wieczorem, gdy stopy są lekko opuchnięte.
Pamiętaj, że inwestycja w zdrowe obuwie to inwestycja w komfort i zdrowie Twoich stóp na lata.
Proste ćwiczenia, które wzmocnią Twoje stopy i zatrzymają deformację
Regularne ćwiczenia to kolejny filar profilaktyki haluksów. Wzmacniają one mięśnie stóp, poprawiają ich elastyczność i pomagają utrzymać prawidłową biomechanikę. Możesz je wykonywać w domu, poświęcając zaledwie kilka minut dziennie:
- Chwytanie przedmiotów palcami: Rozsyp na podłodze małe przedmioty, takie jak chusteczki, kulki, ołówki. Staraj się podnosić je palcami stóp i przenosić do pojemnika. To doskonałe ćwiczenie wzmacniające mięśnie krótkie stopy.
- Chodzenie boso po nierównym podłożu: Spacerowanie boso po piasku, trawie, kamykach czy specjalnych matach sensorycznych stymuluje mięśnie stóp i poprawia ich propriocepcję (czucie głębokie).
- Rozciąganie ścięgna Achillesa: Stań przodem do ściany, oprzyj o nią dłonie. Jedną nogę postaw z tyłu, piętę dociśnij do podłogi, a kolano przedniej nogi zegnij. Poczuj rozciąganie w łydce i ścięgnie Achillesa. Powtarzaj kilka razy na każdą nogę.
- Rolowanie stopy piłeczką: Usiądź na krześle i umieść małą piłeczkę (np. tenisową) pod stopą. Roluj nią stopę od palców do pięty, delikatnie uciskając. To masuje mięśnie, poprawia krążenie i rozluźnia napięcia.
- Zginanie i prostowanie palców: Usiądź i zginaj oraz prostuj palce stóp, starając się je maksymalnie rozszerzać i kurczyć. To proste ćwiczenie poprawia ruchomość stawów palców.
Kluczem jest regularność i konsekwencja. Nawet krótkie, codzienne sesje przyniosą wymierne korzyści.
Wkładki, separatory, kliny kiedy warto sięgnąć po wsparcie ortopedyczne?
W przypadkach, gdy profilaktyka oparta na obuwiu i ćwiczeniach nie wystarcza, lub gdy haluksy zaczynają się rozwijać, warto rozważyć wsparcie ortopedyczne. Mówię tu o różnego rodzaju wkładkach, separatorach międzypalcowych czy klinach, które mogą znacząco pomóc w spowalnianiu postępu deformacji i łagodzeniu objawów.
Wkładki ortopedyczne są projektowane tak, aby korygować wady postawy stopy, takie jak płaskostopie. Poprzez odpowiednie podparcie łuków stopy, pomagają one w prawidłowym rozłożeniu ciężaru ciała, odciążając przeciążone obszary. Z kolei separatory międzypalcowe, noszone między paluchem a drugim palcem, pomagają utrzymać paluch w bardziej prawidłowej pozycji, zapobiegając jego dalszemu odchyleniu. Kliny, umieszczane w odpowiednich miejscach w bucie, mogą również wspierać korekcję. Należy jednak pamiętać, że takie akcesoria powinny być indywidualnie dopasowane przez specjalistę podologa lub ortopedę. Tylko wtedy będą skuteczne i bezpieczne. Nie polecam kupowania gotowych rozwiązań „z półki”, ponieważ każda stopa i każda deformacja jest inna. Profesjonalny dobór to gwarancja, że wsparcie ortopedyczne faktycznie przyniesie ulgę i pomoże w walce z haluksami.
Problem już istnieje? Sprawdź, kiedy należy zgłosić się do specjalisty
Co zrobić, gdy pomimo profilaktyki, problem haluksów już się pojawił? Ważne jest, aby wiedzieć, kiedy domowe sposoby przestają być wystarczające i kiedy nadszedł czas na wizytę u specjalisty.
Od lekkiego odchylenia do zaawansowanej wady etapy rozwoju haluksa
Rozwój haluksa to proces stopniowy, który może trwać latami. Zaczyna się często od lekkiego odchylenia palucha, które początkowo nie powoduje bólu ani dyskomfortu. W tym stadium, często zauważamy jedynie subtelną zmianę w wyglądzie stopy, np. delikatne poszerzenie w okolicy nasady palucha. W miarę upływu czasu, pod wpływem czynników ryzyka, deformacja postępuje. Paluch odchyla się coraz bardziej w stronę pozostałych palców, a głowa pierwszej kości śródstopia staje się coraz bardziej widoczna, tworząc wyraźną „guzę”.
W kolejnych etapach pojawia się stan zapalny w obrębie stawu, prowadząc do zaczerwienienia, obrzęku i bólu. Może dojść do powstawania modzeli i odcisków na skórze, a nawet do zapalenia kaletki maziowej. W zaawansowanych stadiach, paluch może nachodzić na drugi palec lub pod niego, co prowadzi do dodatkowych deformacji, takich jak palce młotkowate. Cały ten proces jest niestety progresywny, co oznacza, że bez interwencji wada będzie się pogłębiać. Dlatego tak ważne jest, aby wczesna interwencja i zastosowanie odpowiednich metod profilaktycznych i nieinwazyjnych było kluczowe dla zahamowania postępu wady.
Przeczytaj również: Operacja haluksów: Gdzie najlepiej? Ekspert radzi, jak wybrać!
Sygnały alarmowe, których nie wolno ignorować: kiedy domowe sposoby to za mało?
Choć profilaktyka i domowe sposoby są niezwykle ważne, mają swoje ograniczenia. Istnieją sygnały alarmowe, które powinny skłonić Cię do pilnej wizyty u specjalisty, najlepiej ortopedy. Nie wolno ich ignorować:
- Nasilający się ból: Jeśli ból w okolicy dużego palca staje się uporczywy, nie ustępuje po odpoczynku, stosowaniu chłodnych okładów czy lekach przeciwbólowych dostępnych bez recepty, to znak, że potrzebna jest profesjonalna ocena.
- Trudności w chodzeniu: Kiedy ból lub deformacja utrudniają normalne poruszanie się, a każdy krok sprawia cierpienie, należy szukać pomocy medycznej.
- Problemy z doborem obuwia: Jeśli znalezienie jakichkolwiek butów, które nie powodują ucisku i bólu, staje się niemożliwe, to sygnał, że wada jest już zaawansowana.
- Pojawienie się stanów zapalnych: Zaczerwienienie, obrzęk, uczucie gorąca w okolicy „guzki”, a zwłaszcza pojawienie się ropnej wydzieliny, świadczą o poważnym stanie zapalnym, który wymaga pilnej interwencji.
- Owrzodzenia skóry: W zaawansowanych stadiach haluksów, ciągły ucisk i tarcie mogą prowadzić do uszkodzenia skóry i powstawania trudno gojących się ran, czyli owrzodzeń. To bezwzględny sygnał do natychmiastowej wizyty u lekarza.
- Szybkie pogarszanie się deformacji: Jeśli zauważasz, że deformacja postępuje w szybkim tempie, a paluch coraz bardziej odchyla się od prawidłowej osi, nie zwlekaj z konsultacją.
Pamiętaj, że w zaawansowanych stadiach haluksów, domowe sposoby i profilaktyka mogą być niewystarczające, a konieczna może być interwencja medyczna, w tym leczenie operacyjne, aby przywrócić stopie prawidłową funkcję i ulżyć w bólu.